Die „einfache“ Ellenbogenluxation ohne relevante knöcherne Begleitläsion stellt keinesfalls eine Bagatellverletzung dar, sondern ist gekennzeichnet durch eine ausgedehnte und individuell unterschiedliche Zerreißung des Kapsel-Band-Apparats und der umgebenden muskulotendinösen Strukturen. Angesichts der Komplexität dieser Pathologie wurde in Fachkreisen der Begriff der „einfachen Ellenbogenluxation“ in den vergangenen Jahren durch den Ausdruck „ligamentäre Ellenbogenluxation“ ersetzt.
Typischerweise sind von dieser Verletzung junge Männer im Rahmen eines Sturzes auf das extendierte Handgelenk bei supiniertem Unterarm betroffen. Hierbei kommt es gemäß der „Ring Theorie“ von Shawn O’Driscoll zu einer Innenrotation des Oberarmes beziehungsweise des Oberkörpers gegenüber dem Unterarm mit folglich ringförmiger, von lateral beginnender Ruptur der Kapsel-Band-Strukturen. Mit steigendem Alter werden ligamentäre Ellenbogenluxationen auch infolge von Bagatelltraumata und dann insbesondere beim weiblichen Geschlecht beobachtet.
Klinische Erstversorgung
Vor Durchführung einer Gelenkreposition sollte eine Röntgenbildgebung in 2 Ebenen erfolgen, um einerseits die Verdachtsdiagnose der Ellenbogenluxation zu sichern und andererseits relevante knöcherne Begleitverletzungen auszuschließen, die gegebenenfalls einer anderen Therapieform bedürfen (z.B. Fixateur externe bei komplexer Luxationsfraktur). Ist die ligamentäre Luxation radiologisch verifiziert und die regelrechte Sensomotorik und Durchblutung der Extremität überprüft, sollte unverzüglich die geschlossene Reposition erfolgen. Hierfür ist in der Regel eine Analgosedierung des Patienten erforderlich. Dies bietet den Vorteil, dass nach Reposition – wenn möglich unter Bildwandlerkontrolle – die Gelenkstabilität und Reluxationstendenz überprüft und dokumentiert werden kann, ehe ein Oberarmcast in 90° Flexion angelegt wird. Abschließend ist die kongruente Reposition mittels Röntgenbildgebung sicherzustellen und die erneute Prüfung der peripheren Durchblutung, Motorik und Sensibilität obligat.
Konservative Behandlungsoptionen
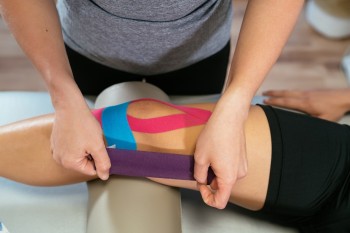
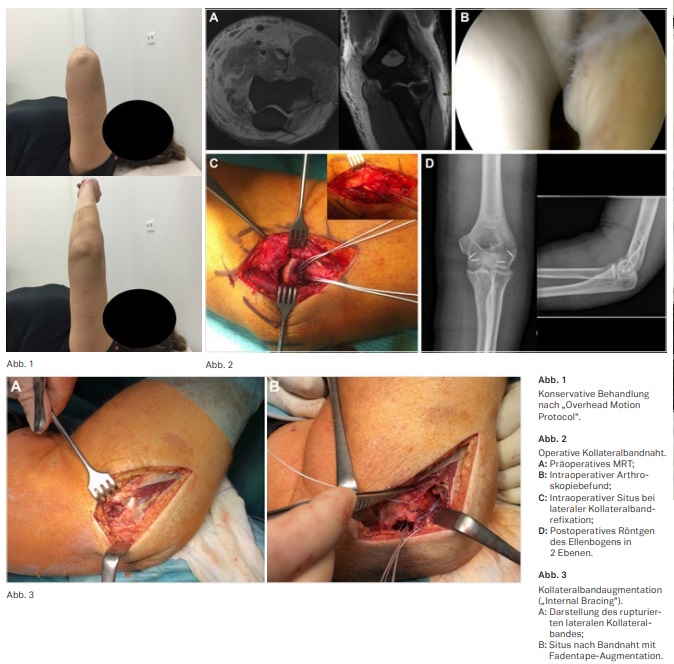
Nach erfolgreicher Reposition des Gelenks stellt die nicht-operative, frühfunktionelle Behandlung der ligamentären Ellenbogenluxation den evidenzbasierten Therapiestandard dar. Allen voran Iordens et al. konnten in einer randomisiertkontrollierten Studie darlegen, dass die frühfunktionelle Behandlung ohne Ruhigstellung zu bevorzugen ist, da sie gegenüber der dreiwöchigen Gipsruhigstellung zu einer kürzeren Rekonvaleszenzzeit führt, ohne dabei ein erhöhtes Risiko für eine Reluxation oder bleibende Instabilität zu bergen. Die Mobilisation des Ellenbogengelenks sollte dabei in aktiver beziehungsweise in aktiv-assistierter Form erfolgen; eine passive Beübung ist nicht zu empfehlen, da sie unbemerkt zu einer Subluxation führen und so die Ausheilung der rupturierten Kollateralbänder behindern kann. Im eigenen Vorgehen wird – nach kurzzeitiger Ruhigstellung (max. 5 bis 7 Tage) im Oberarmcast zur Schmerzreduktion – die aktive Mobilisation gemäß dem „Overhead Motion Protocol“ präferiert (Abb.1).
Hierbei bringt der Patient in Rückenlage den Oberarm in die Vertikale und bewegt in dieser Position das Ellenbogengelenk. Durch die Schwerkraft kommt es zu einer Autozentrierung des Ellenbogengelenks, wodurch die aktiv-assistierte Mobilisation sicher und unter Aufhebung von Distraktions- sowie Varus-/Valguskräften erfolgen kann.
Der Nutzen von Bewegungsorthesen wird kontrovers diskutiert. Nach Meinung der Autoren kann die Orthesenbehandlung durchaus sinnvoll sein, um Varus-/Valgusbewegungen zu reduzieren, sofern der Patient im korrekten Umgang mit der Orthese ausreichend geschult ist.
Indikation zur Operation
Während die Mehrheit der Ellenbogenluxationen erfolgreich der konservativen Therapie zugeführt werden kann, so werden dennoch in bis zu zwei Drittel der Fälle bleibende Beschwerden in Form von Schmerzen, Bewegungseinschränkungen oder subjektivem Instabilitätsgefühl beschrieben.
Bei offener oder irreponibler Luxation sowie bei begleitender Gefäß-Nerven-Verletzung besteht die primäre Operationsindikation. Abhängig von der Verletzungsschwere können Patienten jedoch auch ohne Vorliegen dieser „absoluten“ Operationsindikationen von einer operativen Bandrefixation profitieren, wenngleich dies in der verfügbaren Literatur bisher unzureichend abgebildet ist. Nach Meinung der Autoren sind hierfür engmaschige klinische Kontrollen besonders wichtig. Erreicht der Patient/die Patientin keinen suffizienten funktionellen Bogen innerhalb der ersten Wochen nach Luxation oder kann er/sie den Ellenbogen bei Alltagsbewegungen im Raum nicht selbstständig ohne Zuhilfenahme des anderen Arms stabilisieren, so kann insbesondere bei Patienten mit körperlichem Anspruch die Indikation zur Operation gestellt werden. Typischerweise bestätigt eine ergänzende MRT die ausgedehnte Weichteilverletzung mit in der Regel rupturiertem Extensoren- und Flexorenursprung und zeigt eine Gelenkinkongruenz beziehungsweise – subluxation; die MRT sollte jedoch immer in Verbindung mit
der Klinik betrachtet und eine OP-Indikation nicht alleinig auf dem Boden eines MR-Befunds gestellt werden.
Operationstechniken
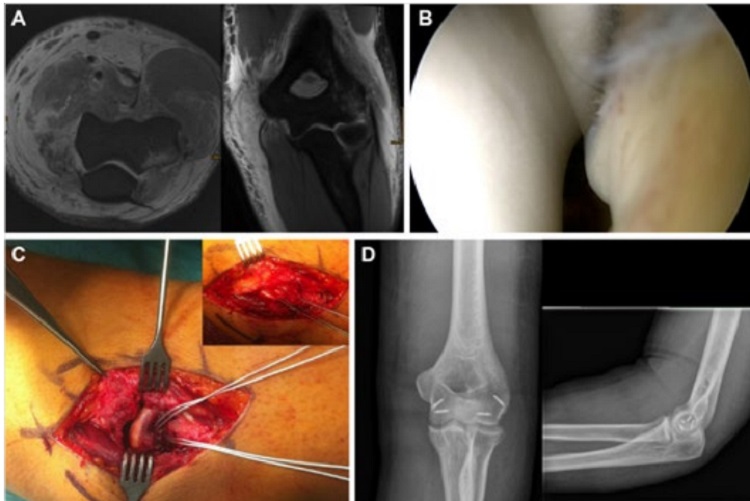
Bei operativer Behandlung der Ellenbogenluxation steht die Reinsertion der in der Regel humeral ausgerissenen Kollateralbänder im Vordergrund. Eine vorgeschaltete Arthroskopie kann dabei helfen, begleitende Knorpelläsionen zu detektieren und zu behandeln sowie das Instabilitätsmuster genauer zu differenzieren. Die Refixation der
Kollateralbänder und der in der Regel zumindest teilrupturierten Extensoren/Flexoren erfolgt im eigenen Vorgehen mittels Fadenankern, kann jedoch auch transossär durchgeführt werden (Abb. 2). Bei unzureichender Gewebequalität kam klassischerweise additiv ein Bewegungsfixateur zum Einsatz, der jedoch ein nicht zu vernachlässigendes Komplikationspotenzial birgt. In den vergangenen Jahren wird in diesen Situationen vermehrt die Kollateralbandaugmentation mit Fadentape propagiert, welches im Verlauf des Kollateralbandes abgespannt wird, um den refixierten Bandapparat in der Einheilungsphase zu entlasten und eine frühfunktionelle Nachbehandlung zu ermöglichen (Abb. 3).
Literatur
- Anakwe RE, Middleton SD, Jenkins PJ, McQueen MM, Court-Brown CM (2011) Patient-reported outcomes after simple dislocation of the elbow. J Bone Joint Surg Am. 93:1220-6
- Dunning CE, Zarzour ZD, Patterson SD, Johnson JA, King GJ (2001) Ligamentous stabilizers against posterolateral rotatory instability of the elbow. J Bone Joint Surg Am. 83-A:1823-8
- Greiner S, Koch M, Kerschbaum M, Bhide PP (2019) Repair and augmentation of the lateral collateral ligament complex using internal bracing in dislocations and fracture dislocations of the elbow restores stability and allows early rehabilitation. Knee Surg Sports Traumatol Arthrosc 27, 3269–3275
- Hackl M, Beyer F, Wegmann K, Leschinger T, Burkhart KJ, Muller LP (2015) The treatment of simple elbow dislocation in adults. Dtsch Arztebl Int. 112:311-9
- Iordens GI, Van Lieshout EM, Schep NW, De Haan J, Tuinebreijer WE, Eygendaal D, Van Beeck E, Patka P, Verhofstad MH, Den Hartog D, FuncSi ETI (2017) Early mobilisation versus plaster immobilisation of simple elbow dislocations: results of the FuncSiE multicentre randomised clinical trial. Br J Sports Med. 51:531-538
- Josefsson PO, Johnell O, Wendeberg B (1987) Ligamentous injuries in dislocations of the elbow joint. Clin Orthop Relat Res. 221-5
- Manocha RH, King GJW, Johnson JA (2018) In Vitro Kinematic Assessment of a Hinged Elbow Orthosis Following Lateral Collateral Ligament Injury. J Hand Surg Am. 43:123-132
- Mayne IP, Wasserstein D, Modi CS, Henry PD, Mahomed N, Veillette C (2015) The epidemiology of closed reduction for simple elbow dislocations and the incidence of early subsequent open reduction. J Shoulder Elbow Surg. 24:83-90
- O’Driscoll SW, Morrey BF, Korinek S, An KN (1992) Elbow subluxation and dislocation. A spectrum of instability. Clin Orthop Relat Res. 186-97
- Schreiber JJ, Paul S, Hotchkiss RN, Daluiski A (2015) Conservative management of elbow dislocations with an overhead motion protocol. J Hand Surg Am. 40:515-9
- Stoneback JW, Owens BD, Sykes J, Athwal GS, Pointer L, Wolf JM (2012) Incidence of elbow dislocations in the United States population. J Bone Joint Surg Am. 94:240-5