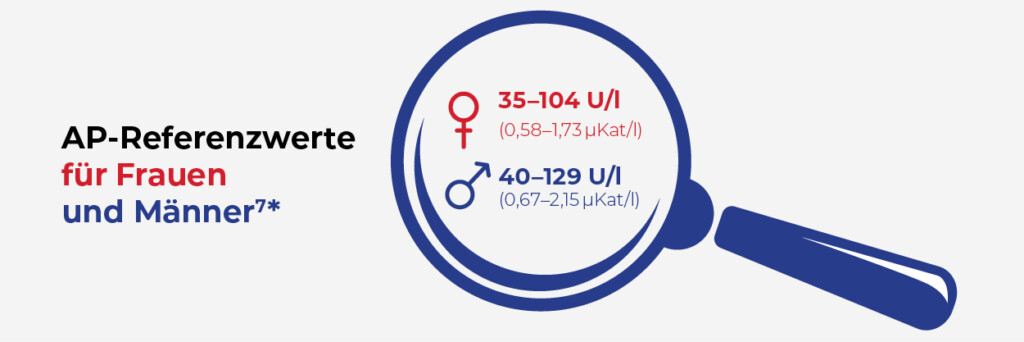
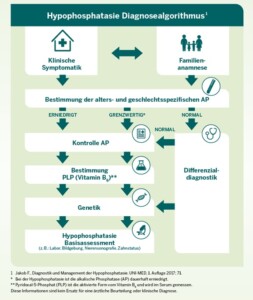
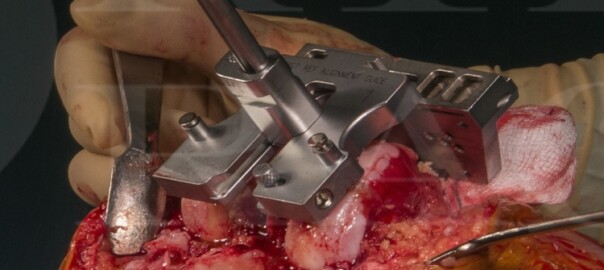
Die Orthopädie im Medizinischen Zentrum Hönneinsel in Menden bietet ein umfangreiches Leistungsspektrum, das Patienten dabei unterstützt, wieder zu einem gesunden Alltag zurückzufinden.
Das Team um Herrn Dr. med. Jörg Jäger arbeitet stets nach höchsten medizinischen Standards und wird dabei von einer modernen technischen Ausstattung unterstützt. Im Juni 2024 entschied sich der Facharzt für Orthopädie und Unfallchirurgie mit seinen beiden Partnern Sarah Wortmann und Dr. Thomas Schulte-Kreutz für die Implementierung der SCS Bildgebung.
In einem kurzen Interview sprach er über die Installation der SCS Bildgebung und welche Aspekte zur Implementierung führten. Erfahren Sie mehr über die Installation und wie die 3-D-Schnittbildgebung vom Team aufgenommen wurde.
Eine Idee, die nachhaltig fasziniert
Als Herr Dr. Jäger zum ersten Mal von der SCS Bildgebung hörte, befand er sich gerade auf dem DKOU Kongress in Berlin. Vor Ort konnte er sich mit den innovativen Funktionen und den umfassenden Einsatzmöglichkeiten dieser Lösung vertraut machen.
„Die SCS Bildgebung hatte mich auf meinen DKOU-Besuchen bereits jahrelang fasziniert. Über die Newsletter wurde ich stets auf dem Laufenden gehalten und sie konnten mich anhaltend von der Qualität dieses Systems begeistern.“
Nachdem der Geschäftsführer von SCS die Praxisräume auf ihre Eignung für das Projekt geprüft hatte und es in der Orthopädischen Gemeinschaftspraxis im MZH zu zwei Gesellschafterwechseln kam, nahm die Idee schließlich konkrete Formen an.
„Die jungen Praxisinhaber ließen sich schnell von der Begeisterung für diese Lösung anstecken, sodass wir aus der Perspektive SCS Bildgebung schon bald Realität werden lassen konnten.“
Hohe Bildauflösung begeistert Patienten und Ärzte
Für Herrn Dr. Jäger und sein Team gab es eine Vielzahl an Aspekten, die für die Implementierung der SCS Bildgebung sprachen.
„In erster Linie war die Bildqualität ein entscheidender Punkt, warum wir dieses System in unserer Praxis betreiben wollten. Die hohe Auflösung bei der gleichzeitig gleichen oder niedrigeren Strahlenbelastung im Vergleich zum konventionellen Röntgen war ein wichtiger Faktor.“
Die dreidimensionale Visualisierung war ein weiterer essenzieller Aspekt. Der Facharzt erzählt, dass es ihm und dem Team wichtig ist, den Patienten die Bildergebnisse demonstrieren zu können.
„Wenn die Patienten die 3-D-Schnittbilder sehen, sind sie durchweg begeistert und beeindruckt. Sie freuen sich darüber, dass sie bei uns eine solch moderne und hochwertige Diagnostik in Anspruch nehmen können.“
Für die Orthopäden stellt die SCS Bildgebung auch ein gewisses Alleinstellungsmerkmal für diese Art der Diagnostik dar, da die Praxis in der Region die einzige ist, die über dieses System verfügt.
Detaillierte Beratung zur finanziellen Situation
Ein Argument, das zunächst gegen die Implementierung sprach, war die finanzielle Hürde, die die SCS Bildgebung auf den ersten Blick darstellte – gerade in Hinblick auf die beiden jungen Praxisinhaber, die sich mit der erst kürzlich zurückliegenden Praxisübernahme in eine wirtschaftliche Verantwortung begeben hatten. Es folgte eine ausführliche Beratung gemeinsam mit SCS.
„Während der Beratung bekamen wir anhand von Modellrechnungen ein solides Gefühl dafür, dass dieses Projekt tragfähig ist. Die Berechnungen führten wir sehr konservativ durch. Hierbei ist wichtig zu betonen, dass wir eine Kassenpraxis mit einem Privatanteil von etwa 20 % sind – trotzdem haben wir konstant gute Aufnahmezahlen.“
Als zusätzlichen Pluspunkt während der intensiven Betreuung sprach Herr Dr. Jäger auch die gemeinsame Abrechnungsberatung an.
„Als Praxisinhaber ist man neben der ärztlichen Tätigkeit immer noch Betriebswirt und verantwortlich für eine finanzielle Stabilität, auf die die Mitarbeiter vertrauen. Das Argument der nachhaltigen Valorisierung ist daher ein letzter wichtiger Punkt. Eine Praxis muss sich weiterentwickeln, um für wirtschaftliche, technische und medizinische Sicherheit sorgen zu können.“
Um ein möglichst genaues Ergebnis bei der Amortisationsberechnung und der Kalkulierung der möglichen Einkünfte zu erzielen, rechnet SCS bei der Beratung mit den individuellen Aufnahmezahlen der Praxis.
Müheloser Start in den eigenständigen Betrieb
Herr Dr. Jäger lobt besonders den einfachen, kompetenten Ablauf der Projektumsetzung. Von der Planung bis zur Inbetriebnahme verlief die Implementierung absolut zuverlässig und professionell, so der Facharzt.
„Gemeinsam mit dem SCS Team fanden wir in unserer Praxis den perfekten Aufstellungsort. Die baulichen Arbeiten waren schnell erledigt, lediglich eine Wand musste ‚verbleit‘ und ein paar Kabel gezogen werden.“
Bei der Projektumsetzung ist SCS persönlich für Sie da. In enger Zusammenarbeit wird ein individueller Plan entwickelt, um diese Lösung optimal in Ihre Räume zu integrieren. Auch die Einweisung in Funktionen und Einstellungen erfolgt direkt vor Ort durch das SCS Team.
„In zwei äußerst informativen Schulungen konnten alle Mitarbeiterinnen den Betrieb schnell erlernen und sie bedienen die SCS Bildgebung nun mit großer Routine und Freude.“
Der Erfolg der Systemeinweisung zeigte sich schnell im eigenständigen Betrieb. So war es dem Team von Anfang an möglich, sehr gute Bildergebnisse zu erzielen.
Eine beeindruckende 3-D-Bildgebung
Die Implementierung der SCS Bildgebung sorgte im MZH für bedeutende Veränderungen in der Patientenversorgung. Für die Kollegen aus der O&U hat Herr Dr. Jäger noch abschließende Worte:
„Für alle, die mit dem Gedanken spielen, die SCS Bildgebung in ihrer Praxis zu integrieren, lautet meine klare Empfehlung: Traut euch!“
Medizinisches Zentrum Hönneinsel
Am Hönneufer 1
58706 Menden
www.orthopaedie-mzh.de
Digitale Volumentomographie mit dem SCS MedSeries® H22
SCS steht für Sophisticated Computertomographic Solutions und beschreibt die Lösung für die anspruchsvolle 3-D-Bildgebung mit höchster Strahlenhygiene, höchster Bildauflösung sowie höchster Zeitersparnis für Patient, Praxis und Arzt – als Win-Win-Win-Situation – gleichermaßen.
Der digitale Volumentomograph SCS MedSeries® H22 besitzt ein breites Indikationsspektrum und ist aus der Orthopädie und Unfallchirurgie nicht mehr wegzudenken. Mit dem platzsparenden Design findet das DVT in jeder Praxis einen Platz. Dank der hohen Strahlenhygiene und der Auflösung von bis zu 0,2 mm ist der digitale Volumentomograph auch in der Pädiatrie anwendbar. Die vom DVT ausgehende Strahlendosis kann unterhalb der täglichen terrestrischen Strahlendosis eingestellt werden und ist im Vergleich zur Computertomographie um bis zu 92 % geringer.
Die hochauflösenden Schnittbilder stehen, inklusive Rekonstruktionszeit, innerhalb von drei Minuten in multiplanarer Ansicht (axial, koronal, sagittal) sowie in 3-D am Befundungsmonitor zur Beurteilung durch den behandelnden Arzt zur Verfügung. Im Resultat ist es mit dem DVT möglich, eine 3-D-Schnittbilddiagnostik durchzuführen, die sehr strahlungsarm ist, eine exakte Beurteilung von Grenzflächen zwischen Metall- und Knochenstrukturen zulässt, und sehr einfach am Patienten anzuwenden ist.
Jetzt Beratung und DVT-Live-Demo anfordern
Kontaktieren Sie uns für eine Beratung zum planungssicheren Einstieg in die 3-D-Bildgebung oder für eine Live-Demonstration an einem DVT-Standort in Ihrer Nähe. Weitere Informationen erhalten Sie auf unserer Webseite unter www.myscs.com/beratung.