In Deutschland konnten Videosprechstunden seit April 2017 zunächst nur von wenigen Facharztgruppen und nur für ausgewählte Indikationen und Folgetermine abgerechnet werden. 2019 wurden diese Einschränkungen weitgehend aufgehoben und die Beurteilung der Angemessenheit einer Diagnose oder Behandlung per Videosprechstunde wurde in die Entscheidungsverantwortung des Arztes / der Ärztin gestellt.
Obwohl vielfältige Chancen und Vorteile für Leistungserbringende und Patient:innen mit dem Einsatz von Videosprechstunden in der vertragsärztlichen bzw. psychotherapeutischen Versorgung assoziiert werden, spielten diese von 2017 bis zur Covid-19-Pandemie kaum eine Rolle in der vertragsärztlichen Versorgung in Deutschland. Erst mit Beginn der Pandemie fand die Videosprechstunde deutlichen Zuspruch und ermöglichte in Teilbereichen eine Fortsetzung der medizinischen Behandlung.
Betrachtet man jedoch die tatsächliche Entwicklung abgerechneter Videosprechstunden fällt auf, dass sie zwar in der Pandemie um ein Vielfaches angestiegen ist, was allerdings mehr mit der initial kaum vorhandenen Nutzung als mit einem flächendeckenden Einsatz der Videosprechstunde zusammenhängt. Außerdem zeigte sich eine mit dem Abflachen des Infektionsgeschehens nahezu parallel rückläufige Videosprechstundennutzung.
An dieser Stelle zeigt sich, dass die flächendeckende und längerfristige Anwendung von Videosprechstunden in der Zukunft nur gelingen kann, wenn Versicherte und insbesondere Niedergelassene diese Form der Leistungserbringung auch außerhalb von Krisenzeiten und damit nicht nur als Notlösung akzeptieren, sie als eine sinnvolle Ergänzung zum persönlichen Kontakt ansehen und individuelle Vorteile erkennen.
Das PräVi-Projekt
An dieser Herausforderung knüpfte das vom Innovationsfonds geförderte Projekt „Präferenzgerechter Einsatz von Videosprechstunden in ländlichen und städtischen Regionen“ (PräVi, Förderkennzeichen: 01VSF20011) an, in dem eine Strategie für den präferenzgerechten Einsatz von Videosprechstunden erarbeitet wurde.
Dafür wurde betrachtet, wie die Videosprechstunde genutzt werden sollte, damit sie die ambulante Versorgung sinnvoll ergänzen und somit unterstützen kann. Das Projekt PräVi wurde noch vor der Covid-19-Pandemie geplant, startete im April 2021 und endete nach dann insgesamt 45 Monaten zum Ende des Jahres 2024; derzeit werden die Abschlussberichte für den Projektträger verfasst. Das Studienkonsortium wird geleitet durch den Lehrstuhl für Medizinmanagement der Universität Duisburg-Essen; Konsortialpartner im Projekt sind die Techniker Krankenkasse, die AOK Nordost, die AOK NordWest sowie die Kassenärztlichen Vereinigungen Berlin, Mecklenburg-Vorpommern, Schleswig-Holstein und Westfalen-Lippe.
Ausgangspunkt bildete eine systematische Recherche zu den Einsatzmöglichkeiten / Settings von Videosprechstunden sowie möglichen Hürden bei der Implementierung. Außerdem wurde anhand von Abrechnungsdaten der Jahre 2017 bis 2023 der beteiligten Krankenkassen und Kassenärztlichen Vereinigungen der Ist-Stand der Videosprechstundennutzung in der vertragsärztlichen bzw. -psychotherapeutischen Versorgung erhoben.
In Diskussionsrunden u.a. mit Ärzt:innen, Psychotherapeut:innen und Versicherten wurden die individuellen Erfahrungen mit der Videosprechstunde sowie die an diese gestellten Erwartungen diskutiert. Kern der PräVi-Studie und dieses Beitrags bildete eine Befragung von Ärzt:innen, Psychotherapeut:innen und Versicherten zur Erhebung von Präferenzen für die Ausgestaltung von Videosprechstunden.
Befragungsergebnisse mit Fokus auf Orthopäd:innen und Unfallchirurg:innen
Zwischen November 2022 und März 2023 wurden 34.000 Mitglieder der Kassenärztlichen Vereinigungen Berlin, Mecklenburg-Vorpommern, Schleswig-Holstein und Westfalen-Lippe kontaktiert, die grundsätzlich Videosprechstunden erbringen dürfen; wenige Fachgruppen wie bspw. Labor- und Nuklearmediziner:innen waren von der Befragung ausgenommen. Es antworteten ca. 18 % der angeschriebenen Ärzt:innen und Psychotherapeut:innen. Von diesen gehörten 246 der Fachgruppe der Orthopäd:innen und Unfallchirurg:innen an.
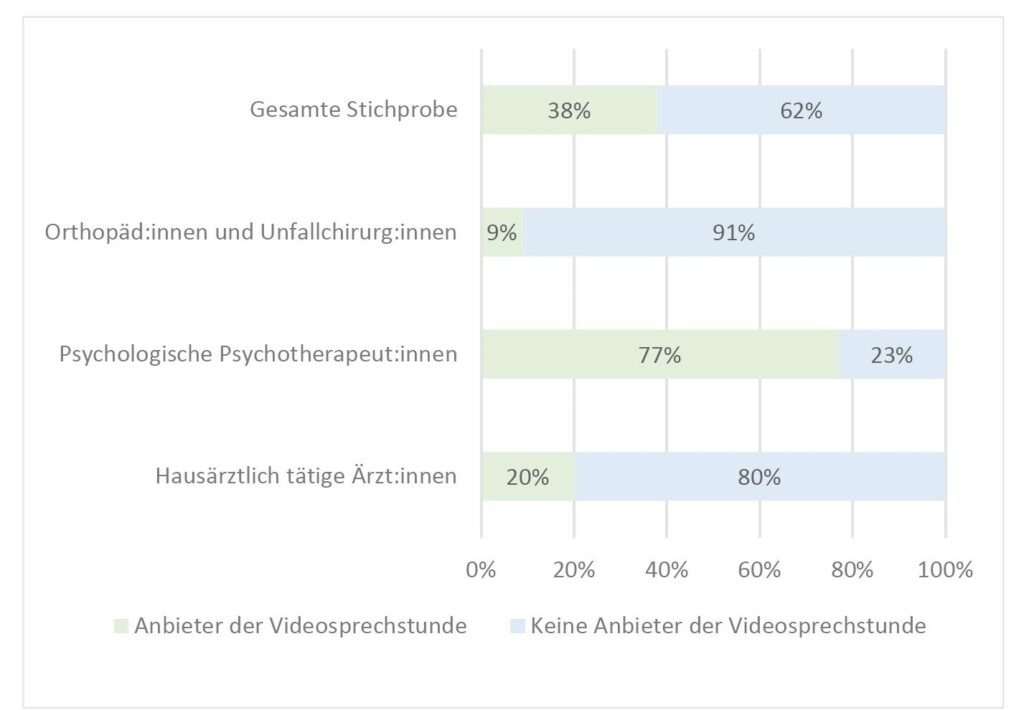
Während im Durchschnitt aller antwortenden Ärzt:innen und Psychotherapeut:innen ca. 38 % angaben, Videosprechstunden mindestens einmal im Monat anzubieten, waren dies in der Gruppen der Orthopäd:innen und Unfallchirurg:innen lediglich 9 % (Abb. 1). Nahezu alle Ärzt:innen aus dieser Fachgruppe, die Videosprechstunden anbieten, machen dies erst seit Beginn oder im späteren Verlauf der Covid-19-Pandemie; ein Angebot vor der Pandemie bestand abgesehen von wenigen Ausnahmen nicht. Die höchste Anzahl an Videosprechstunde-Anbietenden sind den psychotherapeutisch Tätigen zuzuordnen; unter Hausärzt:innen gaben immerhin 20 % an, Videosprechstunden zu nutzen.
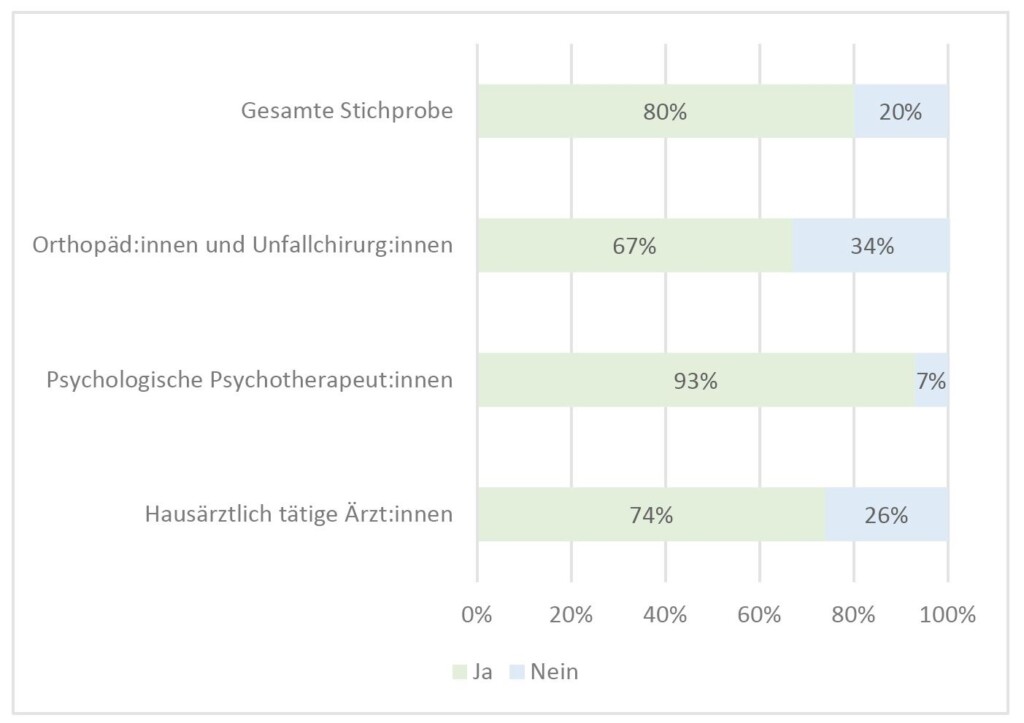
Gefragt nach der Bereitschaft gaben 67 % (n=163) der Orthopäd:innen und Unfallchirurg:innen an, sich grundsätzlich vorstellen zu können, Videosprechstunden anzubieten. Hier ist ein klarer Altersgradient zu erkennen, denn bei den bis 40-Jährigen können sich nahezu alle Ärzt:innen grundsätzlich vorstellen, Videosprechstunden einzusetzen, bei den über 60-Jährigen sind es nur noch knapp die Hälfte (bis 40-Jahre: 91 %; 41–50 Jahre 81 %; 51 bis 60 Jahre: 58 %; über 60 Jahre: 54 %). Bei der Betrachtung nach dem Geschlecht gaben Frauen (75 %) etwas häufiger als Männer (65 %) an, sich vorstellen zu können, Videosprechstunden einzusetzen.
Vergleicht man die theoretische Bereitschaft zum Einsatz von Videosprechstunden mit anderen Fachgruppen, liegen Orthopäd:innen und Unfallchirurg:innen deutlich unter dem Durchschnitt von 80 % (Abb. 2).
Orthopäd:innen und Unfallchirurg:innen, die sehr selten oder bisher noch keine Videosprechstunde genutzt haben, geben an, dass Unzufriedenheit mit der Vergütung (86 %) und den Abrechnungsbegrenzungen (85 %), Zeitmangel (81 %) sowie hohe organisatorische und rechtliche Aufwände (76 %) als hindernd für den Einsatz der Videosprechstunde empfunden werden. 67 % der Ärzt:innen befürchten, dass die Versorgungsqualität leiden würde. In den Freitextantworten gaben die Befragten vermehrt an, dass die körperliche Untersuchung elementar ist (z. B. „Es fehlt beim Video einfach die Untersuchung!“; „Abdomen abtasten / Herz abhorchen / Lunge abhorchen / Test des Bewegungsapparates absolut ungeeignet“).
65 % (n=158) der Orthopäd:innen und Unfallchirurg können sich nicht vorstellen, Patient/-innen in einem Behandlungsfall auch ausschließlich in Videosprechstunden zu behandeln. Damit liegen sie über dem Durchschnitt der Stichprobe von insgesamt 52 %, die sich dies nicht vorstellen können. Dermatolog:innen stechen beim Fachgruppenvergleich besonders heraus; hier können sich nur 30 % nicht vorstellen, Patient:innen auch ausschließlich mit Videosprechstunden zu behandeln.
Sinnvoller Einsatz von Videosprechstunden
Von Orthopäd:innen und Unfallchirurg:innen werden Anamnesegespräche (73 %) und die Besprechung von Untersuchungsergebnissen (70 %) als geeignete Versorgungsanlässe für die Videosprechstunde eingeschätzt. Das Ausstellen von Rezepten und Verordnungen (54 %) wird von über der Hälfte der Befragten als geeignet für Videosprechstunden eingeschätzt.
Für die weitergehende Diagnostik werden Videosprechstunden eher nicht als geeignet eingeschätzt (77 % nicht geeignet; 21 % teils/teils geeignet, nur 2 % geeignet). In den Freitextantworten wurde zudem vermerkt, dass „gezielte Zuweisungen“ und „Beurteilung nur mit klinischem Befund sinnvoll“ seien.
Gefragt nach der Eignung ausgewählter Indikationen bzw. Indikationsbereiche für den Einsatz von Videosprechstunden stufen 69 % der Orthopäd:innen und Unfallchirurg:innen Videosprechstunde bei akuten Schmerzen im Muskel-Skelett- System als nicht geeignet ein, jedoch gaben etwa ein Viertel der Befragten dieser Fachgruppe an, die Videosprechstunde hier teilweise als geeignet anzusehen. Auch unter den chronischen Erkrankungen wird die Behandlung von Erkrankungen des Muskel- Skelett-Systems, z. B. chronischen Rückenschmerzen, von 64 % der Befragten als nicht geeignet eingeschätzt.
Schlussfolgerungen und Ausblick
Bei den meisten Fragen liegen Orthopad:innen und Unfallchirurg:innen zum Teil deutlich unter dem Durchschnitt der Antwortenden aller Fachgebiete insgesamt. Einschränkend muss berücksichtigt werden, dass der Anteil teilnehmender Ärztinnen und Ärzte aus diesem Fachgebiet sehr gering war. Die meisten Antworten kamen von ärztlichen sowie psychologischen Psychotherapeut:innen, die von der Art der Tätigkeiten nur schwer mit Orthopad:innen und Unfallchirurg:innen zu vergleichen sind.
Die bislang weitgehend ausgebliebene Nutzung der Videosprechstunde sowie im Vergleich zu anderen Fachgruppen zögerliche Bereitschaft zur Nutzung könnte zum Teil mit den abgefragten allgemeinen Hürden (Vergütung, Organisation, Zeit) zusammenhängen. Mehr ins Gewicht dürfte die konkrete ärztliche Tätigkeit und die Notwendigkeit zum unmittelbaren Patientenkontakt im Rahmen der Anamnese, Diagnostik und Therapie in Orthopädie und Unfallchirurgie sein, die in Videosprechstunden kaum umsetzbar sind.
Einschätzung des BVOU zu Perspektiven der Videosprechstunde
Der Einsatz der Videosprechstunde während der Covid-19- Pandemie hat gezeigt, dass die Bereitschaft von Ärztinnen und Ärzten zum Einsatz dieser digitalen Variante zum Arzt-Patienten-Gespräch durchaus nutzbar ist. Je höher der Grad an unmittelbarer körperlichem Kontakt im Rahmen von Untersuchung und Therapieverlauf ist, desto schwieriger wird deren Einsatzmöglichkeit.
In Orthopädie und Unfallchirurgie kann die Videosprech-stunde in der unmittelbaren Arzt-Patienten-Kommunikation in Einzelbereichen sinnvoll genutzt werden:
- Anamnesegespräche
- Besprechung von Untersuchungsergebnissen
- Unkritische Verlaufskontrollen (Schmerzmedikation, Physiotherapie)
- Ausstellen von Wiederholungsrezepten und Verordnungen
Hier kann sowohl der Praxisablauf durch Reduktion unmittelbarer Kontakte optimiert, der Durchsatz an Patienten erhöht und die Logistik der Praxis, vom Tresen bis zum Wartezimmer, entlastet werden.
Durch diese Einsatzszenarien kann die Zufriedenheit bei Patient:Innen gesteigert und das Praxisteam wirksam entlastet werden.
Interessant kann der Einsatz der Videosprechstunde zusätzlich in der interprofessionellen Kommunikation mit ärztlichen Kolleg:Innen sowie anderen Heilberufen, vor allem mit Physiotherapeut:innen, sein. Hier können mit oder ohne gleichzeitige Anwesenheit des Patienten Therapiepläne besprochen und je nach Verlauf modifiziert werden.

Auch für das Einholen von Zweitmeinungen oder das Hinzuziehen von Experten im Sinne von Boardmeetings (z. B. Tumorboard) kann die Videosprechstunde wertvolle Dienste leisten, weil nicht mehr alle Experten am selben Ort sein müssen. Zentral bleiben Forderungen aus der Ärzteschaft nach adäquater Honorierung der Arzt-Patienten-Kontakte über die Videosprechstunde. Ist das Regelleistungsvolumen bereits ausgeschöpft, mag eine Videosprechstunde das Zeitbudget des Arztes wirksam entlasten. Ansonsten ist zu fordern, dass das Honorar für eine Videosprechstunde mit einer Beratung des Patienten in der Praxis gleichgesetzt werden sollte, um die Akzeptanz zu erhöhen.
Die aktuelle Vergütung des Einsatzes von Videosprechstunden über den EBM schreckt nach Auffassung des BVOU eher vom Einsatz ab. Bislang ist eine adäquate Honorierung ausschließlich über Selektivverträge möglich. Ein Beispiel aus Orthopädie und Unfallchirurgie ist der bundesweit über den BVOU verfügbare SV-Vertrag OrthoHero. Hier können Verlaufsgespräche und das Monitoring alternativ als Videosprechstunde durchgeführt werden und werden identisch zum Besuch in der Praxis honoriert.
Dr. rer. pol. Theresa Hüer,
Lara Kleinschmidt M.Sc.,
Prof. Dr. rer. pol. Jürgen Wasem
Universität Duisburg-Essen
Lehrstuhl für Medizinmanagement
Thea-Leymann-Str. 9
D – 45127 Essen
Dr. med. Jörg Ansorg
Geschäftsführer des BVOU








