Analog zur zunehmenden, chirurgischen Spezialisierung und Verfeinerung der OP-Methoden, hat sich in den vergangenen Jahren auch ein Wandel in der Rehabilitation nach Schulter-Operationen vollzogen. Getragen wird sie primär von der ambulanten Physiotherapie und immer häufiger auch vom selbstbestimmten Patienten, der seine Therapie beispielsweise via App ergänzt und aufwertet oder gar autonom umsetzt. Dies setzt Behandlungsstandard voraus, welche seitens der DVSE in den vergangenen Jahren mit erarbeitet wurden.
Leider besteht für viele operative Eingriffe an den Oberen Extremitäten hinsichtlich der sich anschließenden Rehabilitation und deren Inhalte kein Konsens. Selbst für ein und dieselbe Operation konkurrieren Rehabilitationsprotokolle, die selbst bei grundlegenden Inhalten wie der Dauer der Ruhigstellung, der Anwendung einer Orthese oder allfälligen Bewegungslimitierungen inhaltlich erheblich variieren. Ein Grund hierfür ist die unklare Evidenzlage für viele der gängigen Rehabilitationsinhalte. Dabei ist mit Gründung des „Instituts für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG)“ im Jahr 2004 die Evidenzbasierung im deutschen Gesundheitssystem zu einem zentralen Thema geworden. Nicht zuletzt aufgrund des Leitlinienprogramms der Deutschen Rentenversicherung wurde das Thema auch zunehmend in den Bereich der Rehabilitation getragen.4,5 Die Kommission Rehabilitation der Deutschen Gesellschaft für Schulter und Ellenbogenchirurgie (DVSE) hat sich daher intensiv mit dieser Problematik auseinandergesetzt. In Zusammenarbeit mit den wichtigsten deutschen Physiotherapieverbänden (Deutscher Verband für Physiotherapie (ZVK) e.V.; Verband Physikalische Therapie (VPT) e.V.) und der Sektion Rehabilitation – Physikalische Therapie der Deutschen Gesellschaft für Orthopädie und Unfallchirurgie e. V. (DGOU) wurden bereits für die Nachbehandlung der Rotatorenmanschettennaht,3 der Inversen Prothese1 und Schulterstabilisierung2 Empfehlungen ausgearbeitet. Diese Reihe wird mit der Nachbehandlungsempfehlungen nach Stabilisierung des AC-Gelenkes und nach
Ellenbogenarthrolyse 2020 und 2021 weiter fortgesetzt werden.
Rotatorenmanschettennaht
Die Rotatorenmanschettenrekonstruktion (RMR) hat sich als erfolgreiches operatives Behandlungsverfahren etabliert. Eine Verbesserung bezüglich Kraft, Beweglichkeit und Schmerzsituation kann nach einer Operation erwartet werden.6 Um die teilweise schwache Evidenzlage für die Rehabilitationsinhalte auszugleichen, hat die Kommission Rehabilitation der DVSE 2016 Ergebnisse einer Metaanalyse mit Ergebnissen einer Expertenumfrage kombiniert, um konkrete, praktische Empfehlungen zur Nachbehandlung abgeben zu können.3 Für den Themenbereich „Ruhigstellung und Lagerung“ konnte geschlussfolgert werden, dass eine frühe passive, postoperative Bewegungsübung ohne Hinweise für eine erhöhte Rate an Einheilungsstörungen oder Re-Rupturen angewandt werden kann. Der Schutz vor zu früher aktiver Belastung kann mittels Ruhigstellung in einer Orthese umgesetzt werden. Es gibt keine evidenzbasierten Empfehlungen hinsichtlich der Dauer der postoperativen Ruhigstellung.

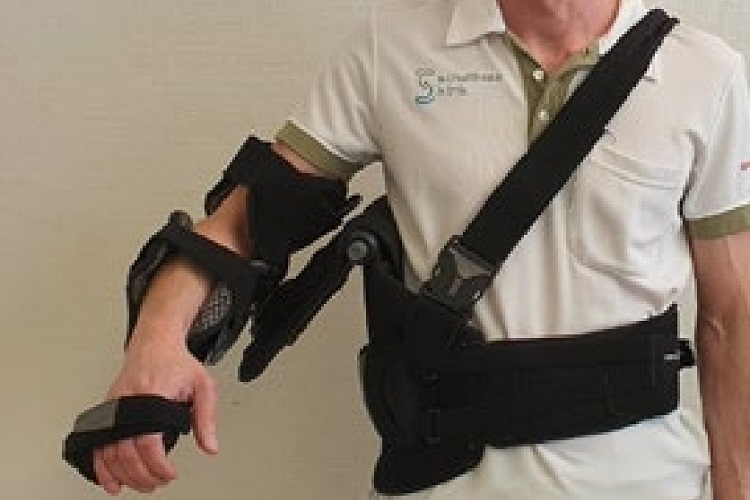
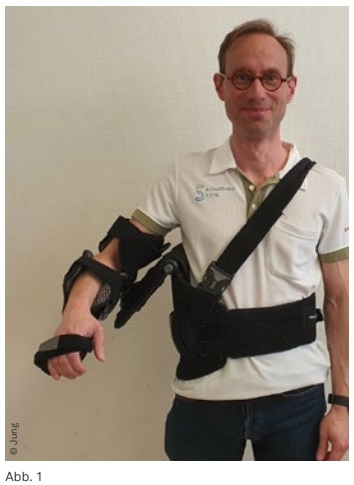
Die Experten gaben als durchschnittliche Zeit 4.9 Wochen an (Median 6w; SD 1-12w). Die Anwendung eines Armabduktionskissens kann erwogen werden und wird von 82% der Experten auch eingesetzt (Abb. 1).
Auf Basis der eingeschlossenen Studien kann keine Empfehlung mit hohem Evidenzlevel für oder gegen die Anwendung einer CPM-Therapie (continous passive motion) nach RMR und auch nicht für die Dauer, Frequenz und Intensität der CPMBehandlung gegeben werden. Es bleibt jedoch anzumerken, dass eine starke Evidenz dafür vorliegt, dass sich passive Bewegungsübungen nicht negativ auf den Heilungsprozess auswirken. Dies deckt sich mit der 2019 publizierten Bewertung des IQWiG zur Anwendung und Kostenerstattung der CPM.
Die enge Zusammenarbeit mit Physiotherapeuten/-innen ist an der Schulter aus den Augen der DVSE unerlässlich. Knapp 95 % der DVSEExperten waren 2016 der Meinung, dass die primäre Instruktion nach einer RMR durch eine/en Physiotherapeuten/-in sinnvoll ist. Dennoch ist ein Trend zu Selbstübungen und beispielsweise Video- oder App-basierten Programmen festzuhalten. Auch wenn aktuell noch keine Level-I basierte Empfehlungen für oder gegen die Anwendung von Selbstübungen versus Physiotherapie gibt, ist der Einsatz solcher Programme aufgrund der Studienlage durchaus als Ergänzung zu erwägen.
Um eine kontinuierliche Progression der Nachbehandlung zu ermöglichen, sollte der postoperative Verlauf in unterschiedliche Phasen aufgeteilt werden. Gängig ist eine Gliederung in 4 postoperative Phasen, welche eine sinnvolle Aufteilung in unterschiedliche Behandlungsschwerpunkte und Ziele ermöglichen. Die zeitlichen Angaben sind dabei zeit- und kriterienbasiert. Sie orientieren sich an den allgemeinen Wundheilungsphasen und aus den von Tierstudien bekannten Zeitverläufen der Gewebsheilung und bilden gewissermassen den Rahmen. Die spezifischen Kriterien, welche der Patient zum Übergang zwischen den einzelnen Rehabilitationsphasen erfüllen sollte, lassen sich aus der vorhandenen Literatur nicht exakt ableiten, jedoch bietet die „International Classification of Functioning, Disability and Health“ (ICF) eine gute Grundlage zur Zieldefinition. Zusammengefasst lassen sich diese Zeitangaben und Kriterien in ein Phasenmodell umsetzen, welches als praktische Grundlage sowohl der Physiotherapie, als auch für den Patienten nützlich sein kann (Tab. 1).
Fazit
Die RMR hat sich heute als Standardverfahren etabliert. Die zu erwartende postoperative Nachbehandlungszeit ist lang und zeitaufwändig. Für einige Therapieinhalte lassen sich bereits heute Empfehlungen herausarbeiten, insbesondere zur frühen passiven Bewegungsübung, der Behandlung mittels Physiotherapie und Eigenübungen sowie der Anwendung von Orthesen zur Ruhigstellung. Auch die Umsetzung eines zeit- und kriterienbasierten Nachbehandlungsschema hat sich etabliert.
Literatur
- Buchmann S. et al., Rehabilitation following reverse shoulder arthroplasty; Obere Extremität; 14: 269–283; 2019
- Haasters et al., Rehabilitation after arthroscopic bankart repair for traumatic shoulder instability – A systematic review in submission; in submission; 2020
- Jung C. et al., Rehabilitation nach Rotatorenmanschettenrekonstruktion; Obere Extremität; 11:16–31; 2016
- Korsukéwitz C. et al., Zur Bedeutung von Leitlinien für die Rehabilitation. Rehabilitation; 42:67–73; 2003
- Korsukéwitz C. et al., Evidenz und Qualität in der Rehabilitation: Die Leitlinien der Deutschen Rentenversicherung. In: Bund DR (Hrsg) 17. Rehabilitationswissenschaftliches Kolloquium.Bremen, p 31–32; 2008
- Lapner P.L. et al., A multicenter randomized controlled trial comparing single-row with double-row fixation in arthroscopic rotator cuff repair. J Bone Joint Surg Am 94:1249–1257; 2012