Die konventionelle Röntgenbildgebung in 2 Ebenen ist nach wie vor unverzichtbarer Bestandteil der Diagnostik von Hüftpathologien. In der spezialisierten hüftchirurgischen Praxis stellen sich heute jedoch viele Patienten mit bereits vorliegenden MRT-Aufnahmen vor, ohne dass vorab eine konventionelle Röntgendiagnostik durchgeführt worden wäre. Zwar ist die Kernspintomografie ein strahlenfreies Verfahren, welches eine Vielzahl an Informationen zu Knorpel, Knochen und Weichteilen liefert. Eine vollständige Diagnostik kann jedoch nur in Kombination mit konventionellen Röntgenbildern erfolgen, welche wichtige Informationen über Gelenkform und Gelenkstellung, Gelenkspaltweiten, Spongiosa- und Kortikalisstruktur, Verkalkungen und Weichteilschatten sowie die Beckenmorphologie liefern. So werden die morphologischen Kriterien von Normbefund und Formabweichung vornehmlich über das konventionelle Röntgen definiert. Ziel des Beitrags ist daher eine praxisnahe Übersicht über die konventionelle Röntgendiagnostik des Hüftgelenkes beim Erwachsenen. Grundlage der Beurteilung von Röntgenbildern ist die subtile Kenntnis der Anatomie. Nur damit kann die komplexe 3D-Anatomie, welche radiologisch auf ein 2D-Bild subsummiert wird, korrekt beurteilt werden. Gerade für die adäquate Befundung von Formstörungen muss sich der Beurteiler bewusst sein, dass die Bilder durch die Strahlenquelle (punktförmig mit konischem Strahlengang), den Fokus-
Film-Abstand, die Zentrierung und Ausrichtung des Zentralstrahls sowie die Beckenorientierung beeinflusst werden.
Röntgen Beckenübersicht: Stehend oder liegend?
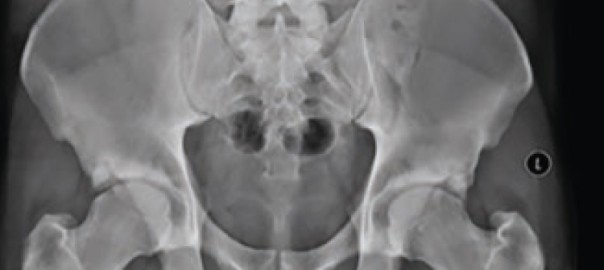
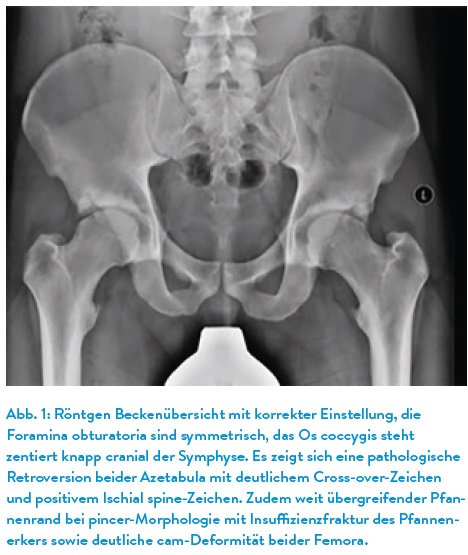
Das Beckenübersichtsröntgen stellt die wesentliche Untersuchung bei Hüftpathologien dar. Je nach Fragestellung wird eine normal zentrierte oder eine tiefe Beckenübersichtsaufnahme angefertigt. Bei der normalen Beckenübersichtsaufnahme wird der Zentralstrahl anhand der Verbindungslinie der Spina iliaca anterior superior und der Oberkante der Symphysis pubis ausgerichtet. Die Beine werden 15 Grad nach innen rotiert und der Film-Fokus-Abstand beträgt 120 cm. Je nach Fragestellung sollte ggf. sogar auf Strahlenprotektoren verzichtet werden, um die Orientierung des Beckens und dabei speziell die Beckenkippung beurteilen zu können. Diese Empfehlung deckt sich mit der S3-Leitlinie Koxarthrose (zuletzt aktualisiert 2019). Nur bei einsehbarem Os sacrum, Os coccygis sowie einsehbarer Symphyse und symmetrischen und ovalär dargestellten Foramina obturatoria (Abb. 1) ist eine Beurteilung der korrekten Rotation und Kippung des Beckens und damit auch der Azetabulumorientierung möglich. Sind die Foramina obturatoria schlitzförmig, so ist das Becken nach ventral verkippt (Abb. 2), bei rundlicher Darstellung zeigt sich eine Dorsalkippung des Beckens und bei asymmetrischer Darstellung eine seitliche Rotation. Bei derartig pathologisch verkippten Beckenstellungenwird auch eine weitere Abklärung des lumbopelvinen Komplexes empfohlen, um ggf. parallel vorliegende Pathologien der LWS abzuklären.
Prinzipiell kann die Untersuchung sowohl stehend als auch liegend angefertigt werden. Wichtig ist zu wissen, dass die Beckenkippung im Stehen häufig etwas anders ist als im Liegen, da das Becken im Stehen durchschnittlich 5° nach dorsal verkippt positioniert wird. Dadurch wird die projizierte Anteversion der Hüftpfanne etwas vergrößert. Größere Abweichungen in beide Richtungen sind jedoch möglich. Vorteil der Liegendaufnahme ist insbesondere, dass die meisten publizierten Referenzwerte und Referenzwinkel (z. B. Retroversionsindex und Cross-over-Zeichen, Posterior-wall-Index, Ischial-Spine-Zeichen, lateraler Centrum-Erker-Winkel, etc.) für eine Vermessung des Beckens und der Hüftgelenke auf Untersuchungen der Patienten im Liegen beruhen. Zudem bringt die Aufnahme im Liegen Vorteile für die OP-Planung und die radiologische Kontrolle während und nach der Operation, da die Vergleichbarkeit mit intraoperativen Aufnahmen in Rückenlage gegeben ist und auch bei Nachuntersuchungen, bei denen eine Belastung der operierten Extremität noch nicht möglich ist, eine standardisierte Vergleichbarkeit
vorhanden ist.
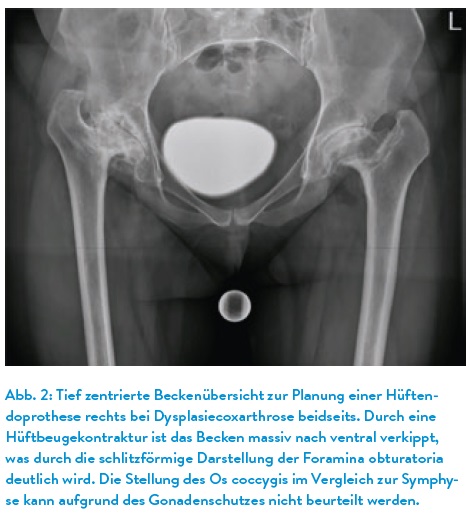
Zur Planung und zur Kontrolle von Hüftprothesen wird eine tiefzentrierte Beckenübersichtsaufnahme angefertigt, bei welcher der Zentralstrahl auf die Symphyse zentriert ist und damit auch das coxale Femurende ausreichend weit abgebildet ist (Abb. 2). Wichtig ist dabei die korrekte Platzierung der Referenzkugel, welche gleich weit vom Röntgenfilm entfernt sein muss wie die Hüftköpfe. Eine tiefe Zentrierung vergrößert im Vergleich zur normalen Beckenübersichtsaufnahme die projizierte acetabuläre Anteversion, weshalb die tiefzentrierte Beckenübersichtsaufnahme nur eingeschränkt für die Beurteilung der acetabulären Anteversion eines nativen Gelenkes geeignet ist.
Röntgen der Hüfte anterior-posteror: Indikationen und Limitationen
Bei der Röntgenaufnahme der Hüfte a.p. ist der Zentralstrahl direkt aufs Hüftgelenk und nicht auf das Zentrum des Beckens zentriert, vergleichbar wie bei der Bildwandleraufnahme der Hüfte. Es wird nur eine Hüfte abgebildet. Daher erscheint die Anteversion der Pfanne größer als auf einer Beckenübersichtsaufnahme. Die Röntgenaufnahmen der Hüfte a.p. sind insofern nicht zur Beurteilung der Morphologie des Beckens und der Morphologie der Hüftgelenke geeignet, da eine pathologische Beckendrehung und -kippung nicht beurteilt werden kann. Die Indikation für Röntgenaufnahmen der Hüfte a.p. besteht vor allem bei Untersuchungen des coxalen Femurendes, bei Verlaufskontrollen – wie zum Beispiel bei Hüftkopfnekrose, sowie bei anderen Untersuchungen der Hüfte, bei welchen die Beckenorientierung nicht berücksichtigt werden muss. Vorteilhaft ist die geringere Strahlenbelastung verglichen mit einer Beckenübersicht.
Laterales Röntgen der Hüfte: welche Aufnahme für welche Fragestellung?
Die seitliche Röntgenaufnahme der Hüfte wird ebenfalls im Liegen angefertigt und ist essenzieller Bestandteil der radiologischen Diagnostik. Axiale Aufnahmen dienen der Beurteilung des Hüftkopfes, der vorderen und hinteren Schenkelhalskortikalis sowie der Verschiebung des proximalen Femurs bei Epiphysiolysis oder Frakturen. Im Wesentlichen unterscheidet man dabei seitliche Aufnahmen, die durch Flexion und Abduktion in der betroffenen Hüfte im a.p.-Strahlengang angefertigt werden (z. B. Lauenstein („frog-leg lateral)) und Aufnahmen, welche bei gestreckter betroffener Hüfte und flektierter gegenüberliegender Hüfte mit seitlichem Strahlengang angefertigt werden („cross-table lateral“, Dunn-Rippstein, etc.).
Häufigstes Beispiel der axialen Röntgenaufnahme ist die Aufnahme nach Lauenstein (englisch „frog-leg lateral“), bei welcher die betroffene Hüfte um 45 Grad flektiert und 45Grad abduziert wird, das Knie ist 90° gebeugt. Man erreicht dadurch eine gute Darstellung des Hüftkopfes mit Schenkelhals, wobei jedoch der Trochanter major hinter den Schenkelhals projiziert wird. Dadurch wird manchmal die Abbildung der vorderen Schenkelskortikalis – welche beispielsweise zur Beurteilung eines femoroazetabulären Impingementsyndroms wichtig ist – überlagert. Vorteil der „cross-table“ Aufnahmen ist demgegenüber die überlagerungsfreie Darstellung des Schenkelhalses, welches in der Beurteilung von cam-Morphologie bei femoroazetabulären Impingementsyndrom bedeutsam ist, sowie die Untersuchungsmöglichkeit auch bei sehr schmerzhaften, traumatisierten Hüften. Nachteil ist die im Vergleich zur Lauenstein-Aufnahme höhere Strahlenbelastung.
Spezialaufnahmen für besondere Fragestellungen – Faux profil, Ala und Obturator, Funktionsaufnahmen
Für das Hüftgelenk existieren diverse Spezialaufnahmen, durch welche differenzierte Fragestellungen beantwortet werden können. Relevant sind dabei insbesondere die Faux profil Aufnahme nach Lequesne, die Ala- und Obturator-Aufnahmen sowie Funktionsaufnahmen. Früher häufig durchgeführte Aufnahmen wie die Hüftkopfaufnahmen nach Schneider zur Beurteilung einer Hüftkopffraktur sowie die Rippsteinaufnahmen zur Beurteilung der Schenkelhalsantetorsion wurden durch die inzwischen sehr gute Verfügbarkeit und deutliche höhere Genauigkeit von MRT und CT abgelöst. Insbesondere zur Diagnostik der femoralen Antetorsion sollte bei den häufig sehr jungen Patienten eine Rotationsanalyse mittels MRT erfolgen, welche strahlungsfrei ist und eine hohe Genauigkeit zeigt. Wichtig ist dabei die Angabe des angewandten Messverfahrens, da diverse unterschiedliche Messverfahren existieren welche auch unterschiedliche Grenzwerte haben.
Die Faux profil-Aufname liefert im Vergleich zur Beckenübersichtsaufnahme zusätzliche Informationen zur Gelenkspaltweite ventral und dorsal, sodass insbesondere in der Diagnostik der zentralen Koxarthrose mit dorsaler Gelenkspaltverschmälerung die häufig in der a.p. Aufnahme unterschätzte Degeneration und Gelenkspaltverschmälerung besser dargestellt werden kann (Abb. 3). Zusätzlich zeigt die Aufnahme ein gutes Bild der Spina iliaca anterior inferior, welche bei pathologischer Prominenz ursächlich für ein subspinales Impingement sein kann. Die ventrale Hüftkopfüberdachung kann ebenfalls gemessen werden, diese kann jedoch anhand der Projektion des vorderen Pfannenrandes auch in der Beckenübersicht beurteilt werden. Im täglichen Gebrauch wurde die Faux-profil Aufnahme zwar weitgehend von der MRT abgelöst, bei deutlicher Coxarthrose wie in Abbildung 3 zu sehen kann häufig jedoch auf eine weitere MRT-Diagnostik verzichtet werden.
Gerade im unfallchirurgischen Alltag besitzen die Ala- und Obturatoraufnahme sowie ggf. ergänzend die Inlet- und Outlet- Aufnahme des Beckenrings nach wie vor eine wesentliche Bedeutung in der Behandlung von Azetabulum- und Beckenfrakturen, da die entsprechenden radiologischen Einstellungen auch während einer Operation zur Kontrolle von Reposition und Osteosynthese verwendet werden. Zwar wird die Primärdiagnostik im Wesentlichen durch eine Computertomografie bestimmt, für die intraoperative Beurteilung und auch postoperative Nachkontrollen haben die genannten Spezialaufnahmen jedoch nach wie vor ihren Stellenwert. In der orthopädischen Praxis kann eine Ala- und Obturatoraufnahme ergänzend zur Primärdiagnostik von Azetabulumverletzungen durchgeführt werden, wobei ein sicherer Ausschluss von Frakturen auch anhand dieser Aufnahmen nicht gewährleistet ist und die Sensitivität einer Computertomografie oder – bei Ermüdungsfrakturen und Insuffizienzfrakturen – der MRT-Diagnostik deutlich unterlegen ist.
Abschließend sind gerade für die gelenkerhaltende Hüftchirurgie noch die Funktionsaufnahmen als nach wie vor relevante Bausteine der Diagnostik zu nennen. So zeigt sich beispielsweise bei der Hüftdysplasie häufig eine Dezentrierung des Hüftkopfes mit deutlicher Verschmälerung des Gelenkspaltes am Pfannenerker. Funktionsaufnahmen in Abduktion und ggf. auch Innenrotation zeigen häufig eine bessere Zentrierung des Hüftkopfes, und helfen damit zwischen echter Gelenkspaltverschmälerung und Subluxation zu differenzieren. Funktionsaufnamen liefern damit wichtige Hinweis zu den Erfolgschancen bei korrigierender gelenkerhaltender Hüftgelenkchirurgie mittels Beckenosteotomie und/oder Femurosteotomie.
Lumbopelvines Alignment und pelvic tilt
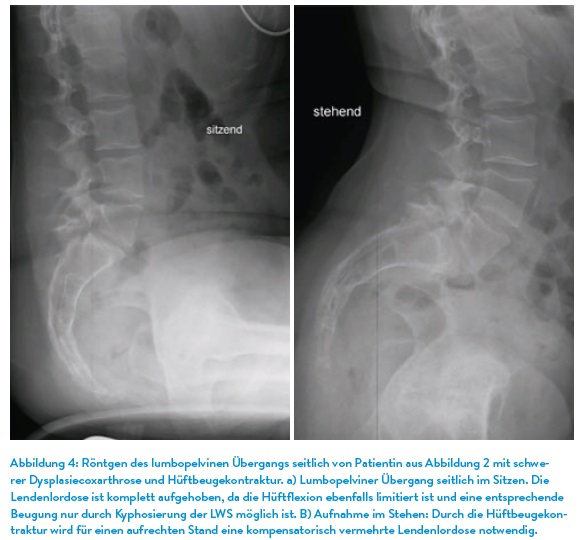
Das lumbopelvine Alignment und der „pelvic tilt“ spielen eine entscheidende Rolle für die biomechanische Balance des Körpers. Das lumbopelvine Alignment beschreibt die statische Ausrichtung der Lendenwirbelsäule (LWS) im Verhältnis zum Becken und kann entsprechend mit seitlichen Röntgenaufnahmen untersucht werden. Eine Fehlstellung kann zu Problemen wie Rückenschmerzen oder Fehlbelastungen führen sowie bei künstlichen Hüftgelenken das Luxationsrisiko vergrößern.
Der pelvic tilt bezeichnet die Neigung des Beckens nach vorne (anterior) oder hinten (posterior). Ein nach vorne gekipptes Becken (anteriorer Tilt) führt zu einer vermehrten Lordose (Krümmung) der Lendenwirbelsäule, während ein nach hinten gekipptes Becken (posteriorer Tilt) die Lordose abflacht. Beide Parameter stehen in engem Zusammenhang zueinander und können sowohl durch Bewegungseinschränkungen der LWS als auch Einsteifungen der Hüftgelenke bedingt sein (Abb. 4). Seitliche Röntgenaufnahmen der Lendenwirbelsäule und des Beckens im Stehen, Sitzen und Liegen ermöglichen die Darstellung und Messung dieser Neigungen. Anhand von Landmarken wie dem Sakralwinkel (sacral slope), der Beckeninklination (pelvic tilt) und dem lumbosakralen Winkel kann der Zustand des lumbopelvinen Alignments beurteilt werden. Dies hilft, Fehlstellungen zu identifizieren und eine gezielte Therapie zu planen.
Mit modernen 3D-Bildgebungsverfahren wie der Digitalen Volumentomographie (DVT) oder dem EOS-System eröffnen sich neue Möglichkeiten, das lumbopelvine Alignment noch präziser zu analysieren. Diese Verfahren bieten im Vergleich zu konventionellen Röntgenaufnahmen eine deutlich verbesserte Darstellung der anatomischen Strukturen in drei Dimensionen, wodurch eine umfassendere Beurteilung der lumbopelvinen Ausrichtung möglich wird. Welche Parameter hier klinische Relevanz besitzen und welche therapeutischen Konsequenzen sich daraus ergeben ist Bestandteil einer Vielzahl aktueller Studien und würde den Rahmen des vorliegenden Beitrags sprengen.
Schlussfolgerung
Die differenzierte Röntgendiagnostik des Hüftgelenks ist nach wie vor ein essenzieller Bestandteil der Diagnostik von Hüftpathologien, der tiefgehendes anatomisches Wissen und ein umfassendes Verständnis der verschiedenen Pathologien erfordert. Standardisierte Projektionen sind die Beckenübersicht sowie die axiale Darstellung des Hüftgelenkes. Zusätzliche spezielle Aufnahmen können je nach Fragestellung wertvolle Informationen zur Diagnose und Therapieplanung liefern. Durch eine sorgfältige Interpretation der Röntgenbilder kann meist bereits vor Durchführung einer MRT eine Diagnose gestellt und somit frühzeitig eine optimale Behandlung für den Patienten eingeleitet werden.
Prof. Dr. Hans Gollwitzer
ECOM – Praxis für Orthopädie,
Sportmedizin und Unfallchirurgie
Arabellastraße 17
81925 München
Prof. Dr. Patrick Weber
ECOM – Praxis für Orthopädie,
Sportmedizin und Unfallchirurgie
Arabellastraße 17
81925 München
Dr. Christian Gatzka
Hamburger Hüftmanufaktur