Die Rehabilitation hat sich als 3. Säule im deutschen Gesundheitswesen insbesondere in der Behandlung chronischer Erkrankungen etabliert. Zielsetzung aller rehabilitativer Maßnahmen ist es, gemäß dem ICF-Modell der WHO eine bestmögliche Reintegration der betroffenen Patienten in Beruf, soziales und privates Umfeld zu erreichen. Dabei stehen aufgrund der unterschiedlichen Kostenträgerschaften unterschiedliche Rehabilitationsziele im Vordergrund:
- Bei der Deutschen Rentenversicherung steht die Reintegration in das Erwerbsleben an erster Stelle („Rehabilitation vor Rente“),
- bei der Krankenversicherung/Pflegeversicherung die Vermeidung weiterer Krankheit-/Pflegekosten („Rehabilitation vor Pflege“).
Im vorliegenden Beitrag wird auf die Behandlung von Rückenschmerzpatienten mit chronischen Beschwerden fokussiert. Diese stellen einen Hauptteil der behandelten Patienten in VMO-Programmen dar.
Beim chronifizierten Rückenschmerz gibt es im deutschen Gesundheitswesen verschiedene Behandlungsangebote:
- Akutmedizinische ambulante Behandlung
- Akutmedizinisch-stationäre multimodale Schmerzbehandlung
- Rehabilitation (orthopädisch, psychosomatisch, verhaltensmedizinisch orientiert).
Die verhaltensmedizinisch orientierte Rehabilitation (VMO) ist dabei eine spezifische Art der orthopädischen Rehabilitation mit dem Ziel der langfristigen Verhaltensänderung und Stabilisation im Sinne einer Rekonditionierung. Die VMO beinhaltet dabei einen längeren Behandlungszeitrahmen, sowie die Durchführung eines aufeinander abgestimmten orthopädisch-psychosomatischen Konzeptes. Zugrunde liegt diesem Ansatz von der somatischen Seite her das Rekonditionierungsmodell von Mayer (1), dass davon ausgeht, dass bei vorhandenen somatischen Problemen sich ein Schon-/Vermeidungsverhalten entwickelt, dass zu zunehmender körperlicher Inaktivität mit zusätzlichen muskulären Atrophien und Fehlhaltungen, zu sozialem Rückzug und zu sekundär sich entwickelnder Depressivität führt, was wiederum zur Zunahme der Inaktivität führt. Um den Betroffenen aus diesem Teufelskreis herauszuholen, bedarf es eines vorsichtigen, konditionierenden Behandlungsansatzes. Zudem können chronifizierte Rückenschmerzen sich aufgrund primärer psychischer Erkrankungen oder sekundärer psychischer Veränderungen aufgrund steter Pressionen bspw. am Arbeitsplatz oder im Privatleben entwickeln. (s. Abb. 2) Da beide Bereiche sich oft überlappen, ist ein Behandlungsansatz erforderlich, der therapeutisch beide Aspekte angeht.
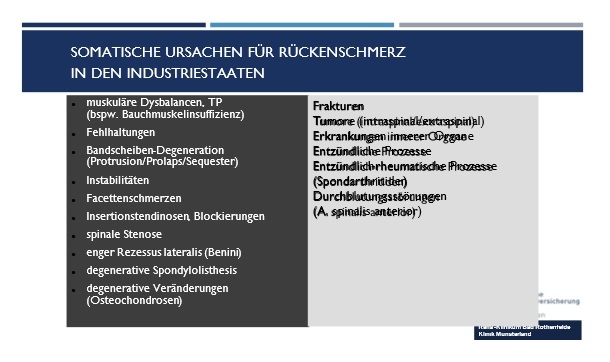

Primär ist es die wesentliche Aufgabe des Behandlungsteams, den Patienten mit seinen somatischen Problemen „abzuholen“. Dazu bedarf es eines spezifisch auf die zugrundeliegende Pathologie ausgerichteten somatischen Behandlunganteils, der auf einer subtilen Vordiagnostik beruht. Gemäß des Behandlungskonzeptes von G. Waddell (2) werden dabei zunächst bedrohliche somatische Probleme (Red flags) ausgeschlossen. Dies sollte eigentlich bereits im Vorfeld vor Aufnahme in die Rehabilitation im akutmedizinischen Bereich erfolgt sein. Komplettiert wird diese Diagnostik durch die Abklärung eventueller rheumatischer Erkrankungen, einer subtilen manualmedizinischen und klinischen Diagnostik, sowie der Abklärung psychosozialer Risikofaktoren und Problemfelder. Dabei spielen in nicht unerheblichem Rahmen auch beruflich-soziale Bedingungen eine wichtige Rolle in der Entwicklung von Chronifizierung, Angst und Depression. Dies konnte eindrücklich an einer eigenen Studie (Abb. 3) gezeigt werden.

Bei chronifizierten Rückenschmerzen ist die Evidenz für die Wirksamkeit multimodaler, multi- und interdisziplinärer, Verhaltens-verändernder Programme nachgewiesen. Diese Programme sind dann besonders erfolgreich, wenn Sie folgende Charakteristika aufweisen:
- hohe Intensität u. Umfang der Therapien,
- Individuelle Orientierung an der funktionellen Problemlage des Rehabilitanden,
- Bewegungstherapeutische Inhalte zum Abbau der Bewegungsangst,
- Berufsbezogenes Training beinhaltet,
- Multidisziplinäres, interdisziplinär zusammenarbeitendes und sich abstimmendes Team,
- Mit dem Patienten vereinbarte und abgestimmte Rehabilitationsziele
- Im Team in allen Bereichen kommunizierte Ziele
- Kognitiv-behaviorale u. edukative Inhalte mit Rekonditionierung als Ziel,
- Inhalte zum Stressmanagement beinhaltet,
- Komorbide psychische Störungen werden mitbehandelt.
Der Effekt derartiger Behandlungsprogramme konnte auch in einem Cochrane-Review aus dem Jahr 2014 (3) an mehr als 6000 Studien bestätigt werden. Die Autoren kamen zum Schluss, dass multidisziplinäre biopsychosoziale Programme Effekte in Schmerzminderung und Funktionsverbesserung, zeigten und einen positiven Einfluss auf die Wiedereingliederung hatten. In Reviews (4,5) konnten dabei positive Prognosefaktoren für die Reintegration an den Arbeitsplatz erarbeitet werden. Diese sind:
- jüngeres Alter der Betroffenen
- Männliches Geschlecht
- subjektive Prognose der Erwerbsfähigkeit (SPE) positiv
(Überzeugung des Betroffenen, dass es klappt)
- Beschwerdedauer < 5 Jahre
- Beschwerden nur aus einer Gruppe (somatisch/psychisch)
- Geringerer Schmerzscore
- Noch bestehender Arbeitsplatz
- Kürzere AU-Dauer
- Aktive, akzeptierte Position am Arbeitsplatz
- Stabile Beziehung (Partnerschaft, Ehe)
Dabei scheint insbesondere die subjektive Prognose der Erwerbsfähigkeit (SPE) durch den Betroffenen selbst und eine aktive, akzeptierte Position am Arbeitsplatz einer der wesentlichen Prädiktoren zu sein. Dementsprechend ist es auch Aufgabe der Rehabilitation, gerade diese Aspekte in der Therapie mit aufzugreifen.
Verhaltensmedizinisch-orientierte Rehabilitation hat damit folgende Indikationsbereiche:
- Orthopädische Patienten mit chronischen Schmerzen und seelischen Belastungen
- Nicht nur Rückenschmerz, auch bspw. chronischer Schulter-Nacken-Armschmerz
- Chronische Schmerzerkrankungen mit somatischen und psychischen Faktoren
- Degenerative Veränderungen mit chronischen Schmerzen.
Seitens der Deutschen Rentenversicherung Bund werden nach Vorlage eines Konzeptes durch die Einrichtung derartige Programme unter folgenden Aspekten akzeptiert:

An der Klinik der Autoren wird seit mehr als 20 Jahren ein derartiges Behandlungskonzept durchgeführt, dass im Rahmen einer großen wissenschaftlichen Evaluationsstudie nachuntersucht worden ist und auch langfristig, das heißt mehr als 6 Monate nach Beendigung der Rehabilitation, positive Effekte auf Schmerzreduktion, Medikation, Funktionsverbesserung und die Wiedereingliederung an den Arbeitsplatz nachgewiesen hat (6,7).
Dabei werden orthopädisch-somatische und psychosomatisch-psychologische Therapieansätze angewandt. Die Patienten werden in geschlossenen Gruppen mit jeweils maximal 8 Patienten unter Leitung eines Leitungstherapeuten behandelt, die jeweiligen somatischen und psychologischen Therapien sind aufeinander abgestimmt. Auf eine Konstanz in der Betreuung der Behandler für den Patienten wird besonders geachtet. Wöchentlich finden Teambesprechungen der Behandler statt, um sich verändernde Zielsetzungen oder Probleme in der Behandlung der einzelnen Patienten zu besprechen und im Team geänderte Vorgehensweisen abzustimmen.
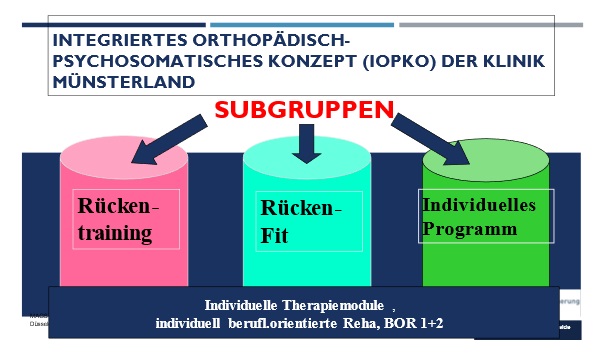
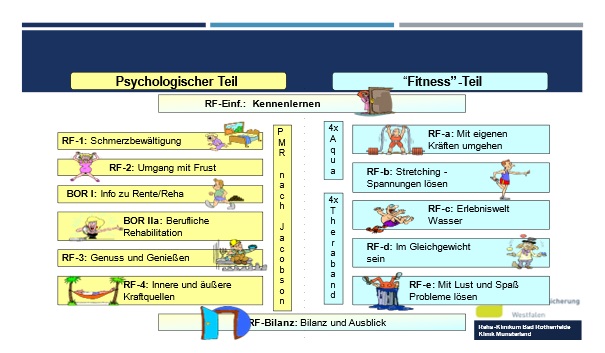
Zur Vorbereitung des ärztlichen Aufnahmegespräches werden standardisiert Fragebögen eingesetzt, die sowohl die Chronifizierungstendenzen, Schmerz Score und psychosoziale Belastungsfaktoren (vor allem Angst und Depression) abgreifen. Noch am Aufnahmetag erfolgen Facharztvorstellungen. Werden bei den Fragebögen, die psychosoziale Probleme erfassen bestimmte vor definierte Cut-Offs überschritten, erfolgt eine automatische Zuweisung zur psychologischen Einzelberatung. Die Zuweisung zu den 3 Schwerpunktgruppen mit unterschiedlichen Behandlungsansätze erfolgt im Rahmen einer Planungsteambesprechung (max. 2 Tage nach Aufnahme), an der Stationsoberarzt, Psychologe, Sozialarbeiter und Programmplaner teilnehmen. Neben dem entsprechenden Gruppenprogramm erhält jeder Patient ein an seine individuellen Problembedürfnisse angepasstes individuelles Behandlungsprogramm unter Betonung auch beruflich orientierter Aspekte. (Abb. 5,6) Dies kann im Bedarfsfall auch interventionelle Behandlungen (TLA) beinhalten.
Im Hinblick auf den Arbeitsplatz ist die Berücksichtigung dieser Aspekte in der Therapie wesentlich. Nicht selten bestehen erhebliche Pressionssituationen mit Konflikten am Arbeitsplatz (sowohl mit Vorgesetzten als auch Kollegen), fehlender Resilienz gegenüber Druck seitens des Arbeitgebers oder der Kollegen und große Angst vor sozialem Absturz bei Verlust des Arbeitsplatzes. Dies betrifft bei Rückenschmerzpatienten insbesondere Arbeitnehmer aus den Bereichen der ehemaligen Arbeiter Rentenversicherung, die häufig auf ihre körperlichen Fähigkeiten angewiesen sind und weniger ausweicht Möglichkeiten auf dem Arbeitsmarkt haben.
Die Behandlung in geschlossenen Gruppen ist ein wesentlicher Erfolgsgarant für die Behandlung. Sie stärkt die Eigenmotivation der Patienten durch den Austausch untereinander, man kann sich gemeinsam mit Problemen und Lösungsmöglichkeiten beschäftigen und dabei Perspektiven entwickeln. Bei vielen Betroffenen liegt aufgrund der länger bestehenden Beschwerdesymptomatik und der Angst, sozial abzufallen, eine entsprechende Hilflosigkeit und das Fehlen von Perspektiven vor. Dem entsprechend ist gerade die Entwicklung von Perspektiven und die Erarbeitung von Zielen, wie man letztere erreichen kann, von besonderem Wert. Ziele des Programmes sind dementsprechend die Rekonditionierung, das Erarbeiten realistischer und objektiv nachprüfbarer Ziele und die Motivation für ein Weitermachen.
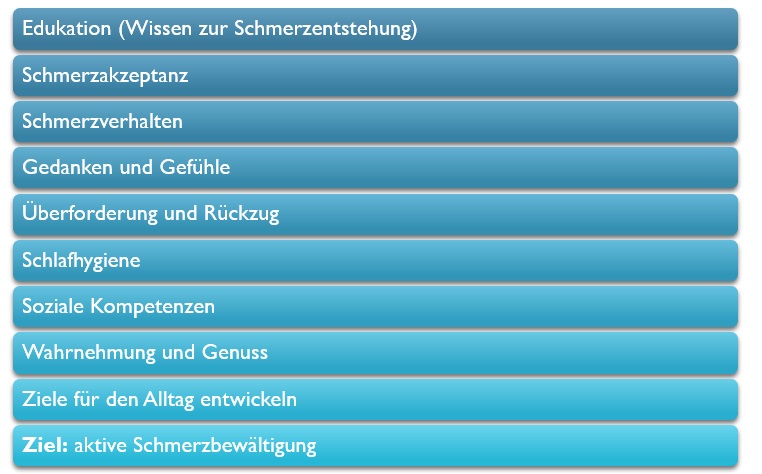
An alle Teilnehmer wird ein entsprechendes Behandlungsmanual abgegeben, das den Patienten ermöglicht, ein vor–und nachbereitendes Arbeiten durchzuführen. Im Rahmen einer Einleitungsbesprechung werden dabei die Inhalte und Zielsetzungen mit den Beteiligten besprochen, in einer Abschlussbesprechung werden Hausaufgaben für die langfristige Bestätigung und Nachhaltigkeit abgesprochen. Gemäß der Idee von Deck (8) schreiben die Patienten gegen Ende der Rehabilitation einen Brief an sich selbst mit Erinnerung an die selbst festgelegten Ziele und Aufgaben, der dann 3 Monate nach Entlassung aus der Klinik von der Klinik an die Patienten als „Reminder“ verschickt wird. Ziel ist hier Nachhaltigkeit.
Auch zu den VMO-Programmen liegt eine Studie zur Evidenz von Hampel (9) vor, die bei der Evaluation von 4 Kliniken nachweisen konnte, dass vor allem die subjektive Prognose der Erwerbsfähigkeit (der eigentlich zentrale Prognose Aspekt bei chronifizierten Rückenschmerzen) sich verbessern konnte. Dabei konnte die Autoren feststellen, dass besonders Patienten mit der Entwicklung von depressiven Verhaltensaspekten von derartigen Programmen am stärksten profitieren. Sie fordert aus diesen Ergebnissen eine frühzeitigere Erfassung psychischer Veränderungen in der ambulanten Vorbehandlung.
Zusammenfassend stellt die verhaltensmedizinisch-orientierte Rehabilitation eine wichtige Behandlungsoption bei Patienten mit chronifizierten Rückenschmerzen und somatischen sowie psychischen Risikofaktoren und Veränderungen dar. Die Mitberücksichtigung gerade des Arbeitsplatzes und des Arbeitsplatzumfeldes ist dabei von besonderer Bedeutung.

Greitemann B, Wolke J., Schröder A.
Korrespondenzadresse:
Greitemann, Bernhard
Klinik Münsterland der DRV Westfalen
Auf der Stöwwe 11
D-49214 Bad Rothenfelde
Literatur auf Anfrage bei der Redaktion.